DEROULEMENT DE
D’OPHTALMOLOGIE
I / Interrogatoire
Comprend :- le motif de consultation
- les ATCD médicaux – chirurgicaux personnels et familiaux
- les traitements en cours
- le mode de vie (profession, tabac, conduite automobile, exigence visuelle…)
nota : il est important de ne pas omettre des renseignements même si l’on pense qu’ils n’ont aucun rapport avec le motif de consultation, car bien souvent des pathologies générales et/ou des traitements peuvent êtres à l’origine du problème ophtalmologique.
II/ Contrôle de l’acuité visuelle
But : Tester et améliorer la vision centrale de loin et de près, qui permet la vision fine (= fixation des objets, des détails et lecture).
Tester la bonne coordination visuelle des 2 yeux.
Technique :
-Vision de loin = lecture de lettres de taille décroissante grâce à l'échelle de Monoyer où les acuités s'échelonnent de 10/10 à 1/10.
-Vision de près = lecture d’un texte dont la police est de taille décroissante grâce à l'échelle de Parinaud où les acuités s'échelonnent de P2 (vision la meilleure) à P14 (très gros caractères).
Méthodes :
- Vision sans correction optique.
- Vision avec correction optique (si port de lunette).
- Détermination de la meilleure acuité visuelle corrigeable :
Soit par méthode subjective : on interpose des verres de puissances différentes devant l’œil jusqu’à obtenir la meilleure vision possible (10/10, Parinaud 2).
Cette méthode nécessite une bonne coopération du patient.
Il n’est parfois pas possible d’obtenir 10/10 avec des verres
lorsqu’il existe une pathologie oculaire sous jacente autre qu’un trouble de la
réfraction.
Soit par méthode objective : dans ce cas on détermine la puissance optique
correctrice nécessaire par une mesure effectuée à l’aide d’un skiascope ou d’un appareil auto-refractomètre.
Cette méthode est utilisée chez des
personnes non coopérantes (enfant en bas âge par exemple).
Le plus souvent on procède à une mesure
objective à l’aide de l’auto refractomètre que l’on affine ensuite par une
mesure subjective en utilisant la méthode du brouillage.
Il est parfois nécessaire de bloquer
l’accommodation du cristallin (l’accommodation permet de défocaliser
la lumière pour permettre une vision de près) chez les personnes jeunes qui ont
tendance à avoir un cristallin ’’ hyperactif ’’ et restant ’’ bloqué’’ en
position de vision de près provoquant alors une pseudo hypermétropie de
l’œil.
Le blocage de l’accommodation
s’effectue par instillation d’un collyre cycloplégique
qui va provoquer durant plusieurs heures une dilatation des pupilles (risque
d’éblouissement) et une mauvaise vision de près.
III/ Examen clinique
- Contrôle de l’oculomotricité : vérifie que les mouvements du globe oculaire sont normaux et symétriques dans toutes les positions du regard et qu’il n’existe pas de vision dédoublée.
- Examen des paupières et des voies lacrymales.
- Réflexes pupillaires
photo-moteurs (resserrement de la pupille à la lumière).
- +/- Autres examens selon orientation diagnostic.
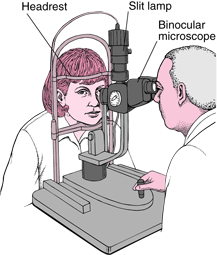
IV/ Examen à la lampe à fente
Principe de fonctionnement :
- c’est un microscope permettant de visualiser l’œil équipé d’une lumière
réglable :
en intensité
en forme (lumière large ou fente lumineuse fine)
dont on peut faire varier l’orientation = angle par lequel la lumière arrive sur l’œil.
- On peu ainsi visualiser les différentes structure de l’œil en détail et
obtenir des coupes optiques des constituants de l’œil (Cf
rubrique photo).
Voici 2 images montrant une lampe à fente

- On
procède à l’examen de l’œil en analysant
les structures d’avant en arrière : paupière à
conjonctive (blanc de l’œil) à cornée (transparent) à
chambre antérieure (espace entre cornée et iris) à iris à
cristallin à vitré (gel transparent remplissant
l’œil) à rétine.
L’examen se fait
aussi après instillation d’un collyre de fluorescéine qui permet de mettre en
évidence certaines anomalies de la surface oculaire.
- L’examen
de la rétine se fait (après dilatation des pupilles) par l’intermédiaire d’une
lentille spéciale permettant de focaliser la lumière et les optiques de la
lampe à fente sur la surface rétinienne.
Il existe 2 types de lentilles pour
visualiser la rétine :
Lentille
contact (ou verre 3 miroirs) = nécessitant d’être posée sur l’œil (offre une
meilleure vision de la périphérie rétinienne).
Lentille
non contact = la plus utilisée car ne nécessite pas d’être posée sur l’œil.

Lentille non contact
V/ Mesure du tonus
oculaire
But :
rechercher une hypertension oculaire (utilisée pour le depistage du glaucome
par exemple).
2
méthodes :
- Par applanation
(méthode de référence) : on applique sur la surface de la cornée un cône à
sommet plat dont on fait varier la force exercée sur celle-ci jusqu'à obtenir
un équilibre pressionnel permettant l’aplatissement de la cornée.

Cette méthode n’est pas
douloureuse car se fait après instillation de collyre anesthésique sur la
surface oculaire.
-
Par tonomètre automatique : appareil envoyant un jet d’air de puissance
croissante sur l’œil et analysant la déformation de la cornée obtenue.